現代人3C不離身,使得近距離用眼需求大增,「近視」已成為普遍的文明病。但要長時間配戴厚重眼鏡或隱形眼鏡進行日常活動相當不便,這也讓近視雷射討論度倍增,施做需求大幅提升,甚至成為時下流行趨勢。
然而,還是有許多人對近視雷射抱持著「期待又怕受傷害」的心情,畢竟要在「靈魂之窗」上動手術,加上網路討論聲浪正反兩極,讓人感到相當擔憂。像是會有後遺症嗎?術後眩光問題?做完還是會近視?邀請專業醫師全面解析。
專科醫師解析近視發生原因
濰視眼科台中院主治醫師許承儒表示,近視是指外來光線經眼球的角膜及水晶體屈折後,沒有精準聚焦在視網膜上,而是落在視網膜前,形成一個模糊影像。可分成屈光近視和軸性近視,發生原因包含遺傳、環境、用眼習慣等。
- 軸性近視:因為眼軸長度異常增加,導致眼球前段折射力和眼軸長度配合不佳,光線在還沒到達視網膜前就聚焦,造成一般眼軸每增加 1mm,就增加 3 個屈光度的折射力,即增加 300 度近視。
- 屈光近視:眼軸正常,但角膜或水晶體屈折異常所致,又分成角膜性近視、水晶體性近視等。
近視矯正方式及其優缺點
許承儒醫師指出,目前近視矯正方式分為配戴眼鏡或隱形眼鏡、角膜塑型片,以及近視雷射手術,各有其優缺點,民眾可詢問專科醫師後,依據日常需求、生活型態等考量後做選擇。
她說明,戴眼鏡是最簡單的,但卻要時刻佩戴著;而隱形眼鏡則要承擔乾澀、感染所造成的不適感;角膜塑型片的原理是透過硬式隱形眼鏡,將角膜弧度壓平,讓影像聚焦視網膜上,但只要前一晚沒戴,第二天就無法擁有清晰視力。
近視雷射之所以蔚為風潮,在於它是透過雷射「減少角膜基質層的厚度」,來改變角膜弧度,讓影像聚焦視網膜上,讓視力不再需要外物幫忙即可看得清楚、看得清晰,擺脫鏡片束縛。
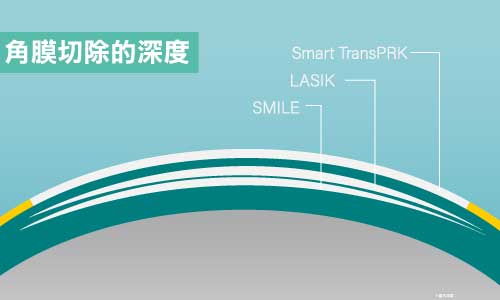
許承儒醫師表示,近視雷射依手術削切的深度分成深層手術和表層手術,像是全智能零接觸近視雷射SMART transPRK為表層手術,其次是飛秒無刀雷射LASIK,而全飛秒無刀雷射Smile or Smile Pro屬於深層手術。
全智能零接觸近視雷射SMART transPRK其特色為直接以準分子施做於上皮細胞及其下基質層,等待上皮層新生後,視力即能獲得矯正;沒有開放式切口,整體角膜結構穩固,但缺點是恢復期相對較長。
常見的飛秒無刀雷射LASIK為深層手術,則是先削切角膜表層掀開,從切口使用飛秒或準分子雷射汽化角膜厚度,再將角膜瓣蓋回,術後恢復時間快、疼痛感低,但卻可能有角膜瓣相關風險持續存在。
而全飛秒無刀雷射Smile or Smile Pro也屬於深層手術,無需製作角膜瓣,而是從角膜表層開個 2〜4mm 的切口,使用飛秒雷射製作微透鏡、再手動取出,傷口小、疼痛少、能避免角膜瓣併發症,不過相當仰賴醫師技術,對於低度數矯正的難度也偏高。
價格上,不同醫療院所對應不同的術式,手術費用會有所不同。一般來說,LASIK大約落在 4〜10 萬元不等的方案、Smile or Smile Pro則在 10〜15 萬元、SMART transPRK則約 8〜11 萬元,而後續回診或是用藥費用則是視各醫療院所規定酌收。
近視雷射手術比較表(2024費用、風險及後遺症統整)
| 手術方式 | SMART TRANSPRK | LASIK | SMILE PRO |
|---|---|---|---|
| 矯正方式 | 雷射直接施打上皮 | 掀瓣後施打雷射 | 製作微透鏡後由取出 |
| 特色 | 無須製作角膜瓣,避免角膜瓣的併發症術後保留更多角膜厚度,術後角膜穩定度佳手術過程均使用儀器自動化進行,也不會有器械直接接觸角膜,可避免人為疏失之發生,安全性高。 | 術後痛感相對低復原時間相對短需製作角膜瓣 | 無須製作角膜瓣,避免角膜瓣的併發症復原時間相對短需要製作微透鏡,使用鑷子夾出 |
| 缺點 | 術後2~3天角膜上皮新生時,暫時性視力回退之感 | 角膜瓣相關併發症 | 無法有效處理高階像差、低度近視處理難度增加。 |
| 度數範圍 | 一般為200至800度,高度近視者可視角膜厚度等條件由醫師評估能否進行手術 | 150〜1200度 | 500〜1000度 |
| 切口 | 零接觸,無切口 | 有切口,約15mm | 有切口,約2〜4mm |
| 近視雷射技術 | 準分子雷射 | 飛秒雷射/準分子雷射 | 飛秒雷射 |
| 高階像差處理 | 搭配前導波處理 | 搭配準分子雷射儀器可處理 | 無法有效處理 |
| 採用同技術二修 | 可以 | 可以 | 無法 |
| 角膜瓣併發症 | 無,術後角膜穩定度高 | 有可能 | 無,術後角膜穩定度高 |
| 術後乾眼風險 | 少 | 較少 | 少 |
| 費用 | SMART transPRK 9~11萬transPRK 7~9萬PRK 2~3萬 | 依照機型4~10萬不等 | SMILE Pro 15~16萬SMART Pro13~16萬SMILE 12-13萬 |
| 恢復期 | 略長 | 短 | 次之 |
快了解!近視雷射的 10 大都市傳說

Q1:近視雷射術後隔天就能上班?
許醫師指出,術後修護期可分為「傷口恢復期」及「視力穩定期」,傷口恢復期會依據術式不同而有時間差異;視力穩定期會因個人體質而有所不同,但都建議觀察 3〜6 個月,視力狀況會逐漸穩定恢復到最佳視力值。
SMART transPRK因直接施做在角膜表面上皮細胞,術後 3〜5 天等待角膜上皮新生時,依照個人狀況可能會出現畏光、痠澀、異物等,不過也有人沒有太大的感受,視力值約 1~3 個月會逐漸穩定。
LASIK為深層手術,傷口有角膜瓣保護,術後傷口恢復快;Smile也屬於深層手術,因取出透鏡,傷口恢復較 LASIK慢,不過比SMART transPRK快。但兩者術後容易有水霧感影響視覺品質,約需 1〜2 周才會退去,甚至有些人須等待一個月以上,因此許醫師才會建議,無論做哪一種手術皆須觀察 3~6 個月的恢復期。
Q2:現行3種近視雷射手術對於角膜的影響?
許承儒醫師提到,術後剩餘的角膜厚度及角膜整體結構都相當重要,因為兩者是維持角膜生物力學結構穩定的主要關鍵。如果術後角膜結構不夠強壯,就可能因為眼球內壓力,使角膜向外膨出形成圓錐狀,變成「圓錐角膜」。
「圓錐角膜」是近視雷射手術嚴重的併發症,也是術前檢查重要篩選指標。她說:「有圓錐角膜的患者不應該接受近視雷射手術,而術後有圓錐角膜風險的人也不適合施做,這也是為什麼術前詳細的檢查評估如此重要的原因。」目前手術後剩餘角膜安全標準是 250µm,濰視眼科顧及角膜穩定度及安全性則是建議保留 350µm。
3大近視雷射中,術後角膜結構以SMART transPRK保留較完整。有研究發現,隨著上皮層慢慢長回,上皮層下方會長出一層類似前彈力層的組織,因此,術後角膜生物力學結構穩固程度也是好的。
LASIK因為手術方法的關係,多了一個角膜瓣在上方,並不是完整的結構;SMILE則需要消耗比較多的基質層,保留厚度是最薄的,不過它對於角膜前彈力層的耗損較少,所以術後的角膜結構還算穩固。
Q3:近視雷射術後出現霧霾、水霧感是什麼?
許承儒醫師指出,無論是使用 LASIK、SMILE或SMART transPRK時,當眼睛經過準分子或飛秒雷射將組織汽化後都會產生傷口,術後都可能會出現暫時性的角膜發炎。
「霧霾」是發炎過度可能導致傷口癒合不規則、角膜表面不平整,出現視覺混濁。不過,現在術中及術後都會使用抗發炎、抗疤痕的藥物和藥水來預防。可抑制傷口組織不正常增生亂長、使角膜恢復時達成平滑的表面。
「水霧感」則較常出現在LASIK、SMILE上,由於雷射擊發是在角膜內部,能量消散較不容易,造成角膜短暫水腫及發炎。通常術後 1 週內水霧感較為明顯,大部分都在 2〜4 周可慢慢消退完畢。
許承儒醫師說明,一般來說,手術後都會給予消炎藥物及人工淚液,以加快消炎消腫過程,只要遵循醫囑使用類固醇來抗發炎,配合穩定的回診追蹤,基本上霧霾、水霧感都不是問題
Q4:近視雷射會失敗嗎?可能產生的風險及後遺症有哪些?
許承儒醫師表示,近視雷射至今已發展超過 30 年,隨著醫療科技發展有著相當多的變化,像是手術方法更多、施做機器更先進、術前檢查更詳細、醫師評估更有依據等,也因此大幅提升手術的安全性。
她不諱言,只要是手術就會有風險,而為了避開術中可能產生的風險,必須透過更加詳盡的術前檢查,確保眼睛狀況適合施做;手術全程以儀器自動化進行,減少人為誤差與感染機會。
術後,則一定要遵循醫師指示充分休息、按時點藥水,好好修護眼睛,配合穩定的回診追蹤,基本上都不是問題。許醫師說,如果不幸遇到後遺症,可與醫師討論治療與補救的措施。
她提醒,除了術前檢查評估相當重要外,慎選手術方式也是關鍵。像是低度近視者,如果進行深層手術如 SMILE,因為需要削切的角膜厚度少、提取的度數微透鏡薄,可能因為提取不易,產生沾黏、殘留等。
Q5:做完近視雷射之後還會近視嗎?
許承儒醫師說,每個人每天的近視、散光度數等都會浮動,甚至是手術當下眼睛對雷射能量的吸收、當時疲勞程度,或前晚睡眠品質等,皆會影響術後視力狀況,有可能發生度數殘留。
這也是為什麼術前檢查相當重要,透過不同廠牌儀器、自動驗光搭配主覺驗光,以及初算術後剩餘厚度是否能二次手術等,綜合各項數值,盡可能將發生的可能性降低。如果不幸發生,可與主治醫師討論是否二次手術矯正。
她提醒,近視雷射雖可以讓你順利擺脫眼鏡,但如果術後仍維持像過去不良的用眼習慣,可能產生新的近視。建議術後還是要好好照顧雙眼,維持良好用眼習慣,避免長時間近距離用眼,多到戶外望遠等,維持視力健康。
此外,近視雷射是透過改變角膜形狀,矯正掉當下的近視,並無法改變眼睛裡視網膜、水晶體或內皮細胞等狀況,因此,就算使用近視雷射矯正了度數,但因為高度近視可能引發的眼睛疾病風險仍存在,應定期追蹤眼睛健康。
Q6:眩光是天生的?瞳孔大小與術後視覺品質之間的關係?
眩光大多是天生的,通常發生在角膜和水晶體,因為兩者皆有屈光的功能,當水晶體變白、變硬,光線的匯聚能力就會受到影響,或是角膜淚水分布不平均,都會產生眩光。
許承儒醫師表示,眩光的症狀,可從晚上看燈光時,注意光點周圍是否出現一圈光暈,或者散發出六角形射線來簡易判斷。在白天,眩光問題並不大,但到了晚上,開車時恐怕會影響到安全。
傳統的近視雷射手術,容易產生夜間眩光與治療光學區域有關。通常近視雷射的光學區至少要比瞳孔大,否則施做後容易產生眩光。而瞳孔大小非一成不變,會受到年紀大小、視網膜狀況、環境光線等因素影響其大小。
許承儒醫師強調,通常光線越昏暗,瞳孔越大,所以雷射近視術前會進行「暗室瞳孔」檢查,以判斷在昏暗環境下瞳孔大小,來判定適不適合雷射,以及決定雷射光學區大小。
光學區做的越大,術後視覺品質越不易受到干擾,眩光問題也越少。但光學區做得越大,角膜厚度也會被消減的多,而每個人的角膜厚度有限、眼睛狀況也不一樣,施做光學區大小也有其極限,而非可以無限擴大。
她語重心長的說,如果要在安全的角膜厚度範圍內矯正完近視度數,但雷射光學區只能做比較小,但夜間瞳孔又比較大,這種情況可能就不適合做近視雷射了。
Q7:散光可以做手術嗎?低階與高階像差透過準分子或飛秒雷射矯正的差異?
許承儒醫師指出,基本上,近視雷射可以矯正低階像差,如近視、散光,而遠視則因角膜結構關係,就算是雷射後還是相當容易遠視,建議與專業眼科醫師討論是否施做。。
而所謂的高階像差,包含球面像差、彗星像差、三叉像差、像散、場變、畸變等,則因為成因複雜,需藉由「前導波系統」導入精細的測量結果,讓近視雷射矯正後的視覺品質得以提升。。
目前,前導波系統可經由準分子雷射儀器搭載,LASIK、SMART transPRK可同時處理低階、高階像差;而飛秒雷射儀器則無法搭載,使得SMILE無法有效處理高階像差。
Q8:老花跟遠視可以做手術嗎?
許承儒醫師表示,老花是因為眼睛睫狀肌調節能力變差,近距離看不清,拿遠才能清晰。眼睛的調節力會隨著年齡增長而愈來愈差,每個人都會有老花,只是時間早晚而已。老花常發生在 40 歲以後,但因為用眼習慣改變,使得老花有年輕化趨勢。
雷射術前,醫師會將年齡列入評估,患者如果年過 35 歲,就會與之充分溝通,是否斟酌保留一些近視度數,以提供患者在看遠或看近時的調節力,也能降低眼睛疲勞的機會。
許醫師進一步說明,如果很要求視覺銳利度,確實可以將度數完全矯正,但後續如果有近距離用眼需求,可能還是需要配戴老花眼鏡;而如果不想戴老花眼鏡,手術時保留大約 50〜75 度近視,就能兼具看遠看近都清楚。
Q9:人人都適合做近視雷射嗎?
許承儒醫師嚴肅的說,並不是每個人都適合近視雷射,術前必須經過許多嚴謹的評估,確保術前術後的眼睛健康,防止任何可能的後遺症產生,如圓錐角膜、乾眼症、眩光等,也才能確保術後效果符合期待。
而到底該不該做近視雷射?她說,之所以想做近視雷射,應從「個人需求」來做考量。個人需求像是職業需要、運動困擾、主觀因素等;視覺條件,如角膜厚度、瞳孔大小、度數深淺,以及其他特殊狀況等。
她舉例,像是空服員、模特兒,因為工作需考慮到外表美觀,若配戴隱形眼鏡不適感明顯,或因為眼睛乾澀戴不住,就可思考是否要近視雷射;或時常從事戶外運動者,戴眼鏡反而造成不便,也可考慮雷射。
但要近視雷射前,還需要評估「視覺條件」,像是角膜厚度、瞳孔大小、眼睛狀況等,才能確定是否可以進行手術。許承儒醫師就曾遇過近視高達 800、900 度的患者,因為太想擺脫眼鏡而來評估,卻因為角膜厚度僅 480㎛而被退貨。
也遇過散光度術相當不穩定的患者來評估,該患者散光度數在兩三年內,就從 200 多度飆升至 400 多度,在進行角膜地圖檢查時,就發現他有圓錐角膜的狀況,也不建議他做近視雷射。
Q10:有個都市傳說,醫師自己都不做近視雷射?
許承儒醫師表示,這個說法是不客觀的,近視雷射不是必要的治療,而是選擇性的手術,因此,需要依據個人需求而決定是否進行。她呼籲,無論是哪種職業,不管要不要做近視雷射,找到適合自己矯正視力的方法才是最重要的。
像有些人喜歡戴隱形眼鏡、瞳孔放大片、角膜塑型片來矯正視力,他就不會選擇做近視雷射;如果本身配戴眼鏡或隱形眼鏡時,常會覺得眼睛不適時,可能就要思考是否接受雷射手術。
許多人雖然有個人需求想做近視雷射,但卻因為視覺狀況不適合施做,進而只能維持眼鏡或隱形眼鏡矯正。許醫師笑著說,據統計,眼科醫師與他的家屬接受雷射手術的比例其實是遠高於一般民眾的。
因為大家在診間看到眼科醫師戴著眼鏡看診,其實他可能早已完成近視雷射,只是配戴著無度數的抗藍光眼鏡;也有知名人士因為眼鏡已成標誌,就算雷射了,也維持佩戴鏡框眼鏡的習慣。